Como usar um oftalmoscópio
Autor:
Lewis Jackson
Data De Criação:
14 Poderia 2021
Data De Atualização:
14 Poderia 2024
Contente
- estágios
- Parte 1 Preparando seu instrumento
- Parte 2 Preparando e preparando seu paciente
- Parte 3 Realize o exame
O oftalmoscópio é um dispositivo usado na medicina para examinar o interior do olho, incluindo vasos sanguíneos, disco do nervo óptico, mácula lutea, coróide, fóvea e retina. Clínicos gerais e optometristas podem usá-lo para diagnosticar ou controlar doenças oculares, bem como condições como diabetes e hipertensão. O oftalmoscópio é uma ferramenta relativamente simples que você pode dominar se entender completamente como funciona e se treinar o suficiente.
estágios
Parte 1 Preparando seu instrumento
-
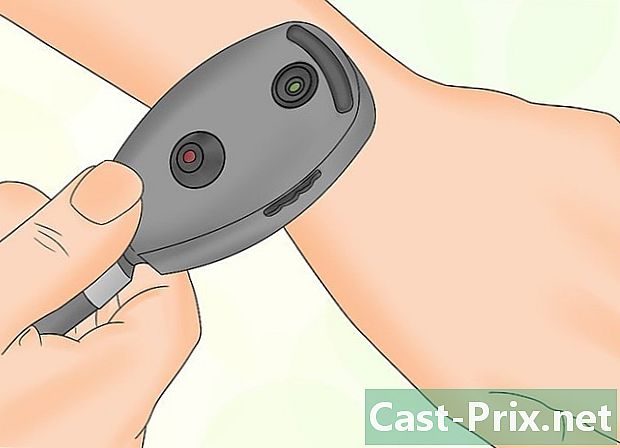
Veja se o oftalmoscópio está funcionando corretamente. Ligue o interruptor para ver se a luz acende. Se não for esse o caso, você deve trocar as pilhas e tentar novamente. Olhe pela ocular para ter certeza de que está clara. Se ele tiver um boné, você deve removê-lo. -
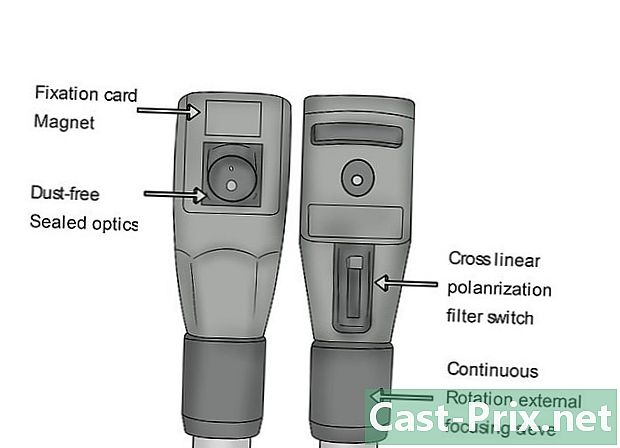
Escolha a configuração apropriada. Várias opções de abertura e filtragem podem ser usadas para fins específicos durante um exame oftalmológico. A configuração mais comum é a fonte de luz média, pois a maioria dos exames é feita em uma sala escura quando o paciente não foi tratado com colírios midriáticos (para obter dilatação). Oftalmoscópios diferentes podem ter configurações diferentes, mas algumas opções são:- ponto pequeno: quando o aluno está fortemente contraído (como em uma sala bem iluminada);
- ponto grande: para pupilas muito dilatadas, como se tivessem sido tratadas com colírios midriáticos;
- meia-lua: é usado quando uma parte da córnea é coberta, como no caso de uma catarata, para direcionar a luz na parte transparente do olho;
- filtro verde: para melhor visualização dos vasos sanguíneos e todos os problemas relacionados;
- ranhura vertical: para verificar as irregularidades do contorno;
- filtro azul: a ser usado após coloração por fluorescência para verificar a ausência de abrasão;
- estrela de fixação: para medir distâncias.
-
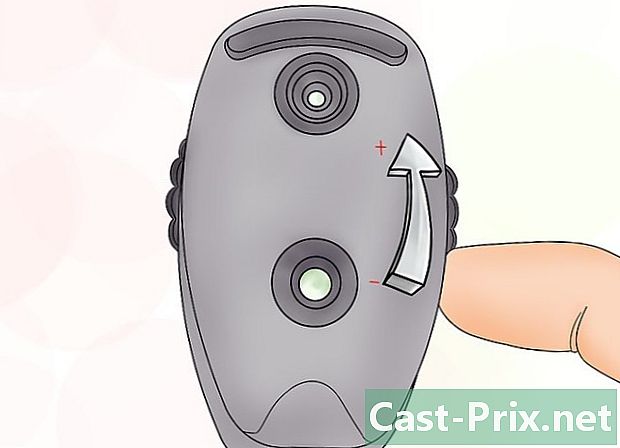
Ajuste o instrumento com a roda de foco. Como regra geral, seu oftalmoscópio deve estar no nível 0, que é considerado a base. Lembre-se de que colocar o dispositivo em números positivos, às vezes marcados em verde, foca nas coisas mais próximas a você e que números negativos, às vezes em vermelho, se concentram em objetos mais distantes.- Com o oftalmoscópio PanOptic, você deve se concentrar em um ponto a cerca de três a quatro metros e meio de distância usando a roda de foco.
Parte 2 Preparando e preparando seu paciente
-
Explique o procedimento ao seu paciente. Diga a ele para sentar em uma cadeira ou na mesa de exame. Peça a ele para remover os óculos ou as lentes de contato, se ele estiver usando. Explique o que é um oftalmoscópio e avise o paciente sobre o brilho da luz emitida. Se você planeja dilatar suas pupilas com colírios midriáticos, explique esse procedimento e seus efeitos, incluindo o fato de que alguém precisará levá-los para casa após o procedimento.- Você não precisa entrar nos detalhes do exame. Diga algo como "Vou usar este dispositivo para olhar dentro dos seus olhos. A luz será brilhante, mas não deve ser desagradável. "
-

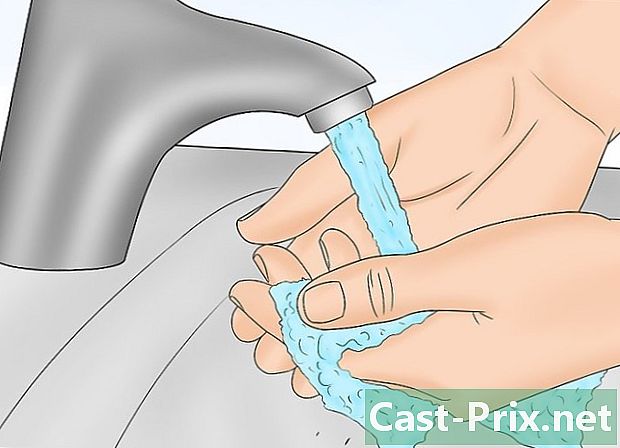
Lave as mãos. Você não precisa usar luvas para esse procedimento, mas é prática comum lavar bem as mãos com água e sabão antes e depois de qualquer tipo de exame físico. -
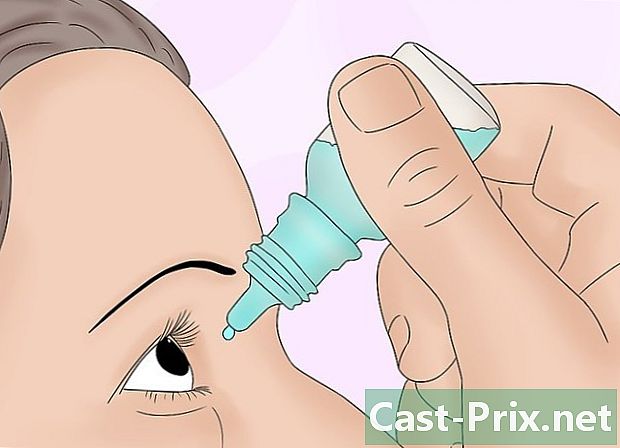
Aplique, se necessário, colírios midriáticos. A dilatação das pupilas permite uma visualização mais fácil e completa das estruturas oculares e é frequentemente usada nos gabinetes de optometria. Peça ao paciente para inclinar a cabeça para trás. Puxe cuidadosamente a pálpebra inferior e despeje o número apropriado de gotas. Diga a ele para fechar os olhos por cerca de dois minutos pressionando o canto do olho que está em contato com o nariz. Execute este procedimento nos dois olhos.- MYDRIATICUM 0,5% (tropicamida) é o mais comumente usado e uma a duas gotas são administradas aproximadamente 15 a 20 minutos antes do exame. Outros produtos que também são usados incluem 2% de homatropina, 1% de solução de atropina, 1% de ciclopentolato ou 2,5 ou 10% de solução de fenilefrina. Todos esses colírios são contra-indicados em pacientes com lesão na cabeça que precisam ser examinados.
- Revise a lista de medicamentos do seu paciente para garantir que ele não interaja com colírios.
- Olhos mais escuros podem ser menos sensíveis a colírios. Nesse caso, o processo exigirá, portanto, mais do que apenas olhos claros.
-
Escurecer o quarto. Diminua as luzes consideravelmente. A iluminação adicional na sala impedirá a nitidez da ampliação do oftalmoscópio.- Lembre-se, se você não conseguir escurecer a sala, precisará ajustar a configuração de brilho do seu oftalmoscópio de acordo.
-

Posicione-se em relação ao seu paciente. Você deve ficar na altura dos seus olhos e, para isso, ficar em pé, inclinar-se para a frente ou sentar-se em uma cadeira para ter a altura adequada. Fique ao lado do paciente e aproxime-o em um ângulo de cerca de 45 graus. -
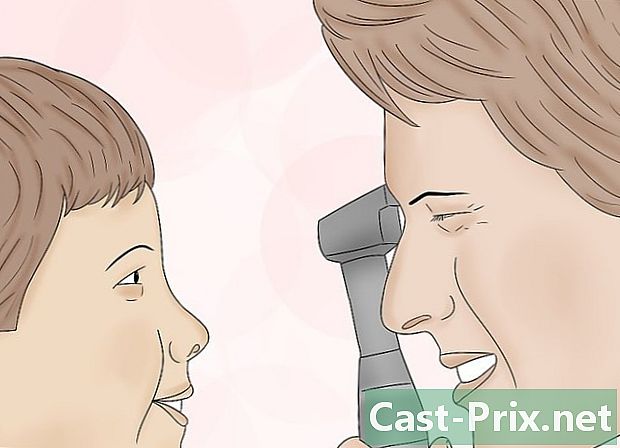
Organize o seu oftalmoscópio e aproxime-se do paciente adequadamente. Suponha que primeiro quiséssemos examinar seu olho direito. Para fazer isso, incline o oftalmoscópio com a mão direita contra a bochecha direita. Se você se mover, sua cabeça, sua mão e o oftalmoscópio devem se mover da mesma maneira. Coloque a palma da mão esquerda firmemente na testa do paciente e abra os dedos para criar estabilidade. Coloque delicadamente o polegar esquerdo no olho direito e levante a pálpebra direita para abri-lo.- Use a mão direita e o olho direito para olhar para o olho direito do seu paciente e vice-versa.
- Ao usar um oftalmoscópio PanOptic, você deve segurar a cabeça do paciente como de costume e caminhar mais perto dele a uma distância de 15 cm em um ângulo de 15 a 20 graus.
- Não tenha medo de se aproximar muito do paciente durante este exame. Você deve estar o mais próximo possível para realizar uma verificação completa.
-
Diga ao seu paciente onde procurar. Peça que ele olhe na frente e atrás de você. Se você sugerir ao paciente um local específico (para corrigir) para estabilizar o olhar, ele relaxará e evitará movimentos oculares precoces que atrapalharão o exame. -

Procure o reflexo vermelho. Continue segurando o oftalmoscópio junto ao olho, a uma distância aproximada do comprimento do braço do paciente. Aponte a luz para o olho direito em um ângulo de cerca de 15 graus em relação ao centro do olho e verifique se a pupila se contrai. Depois verifique se há um reflexo vermelho.- O reflexo vermelho é o raio de luz avermelhada na pupila do olho causado pelo reflexo da luz proveniente da retina, exatamente como é observado nos olhos de um gato no escuro. Sua ausência em um olho indica um problema no órgão.
- Se você estiver procurando reflexos vermelhos através do oftalmoscópio, precisará ajustar levemente o foco para se adequar à sua própria visão.
Parte 3 Realize o exame
-

Use o reflexo vermelho como um guia para começar o exame. Mova a cabeça e a mão e o oftalmoscópio em um bloco e, seguindo o reflexo vermelho, aproxime-se lentamente do olho direito do paciente. Pare de se mover quando sua testa tocar o polegar esquerdo. Se você seguir o reflexo vermelho, poderá visualizar a retina.- Pode ser necessário focar o seu oftalmoscópio nas características do olho. Gire o disco da lente com o dedo indicador, se necessário.
-
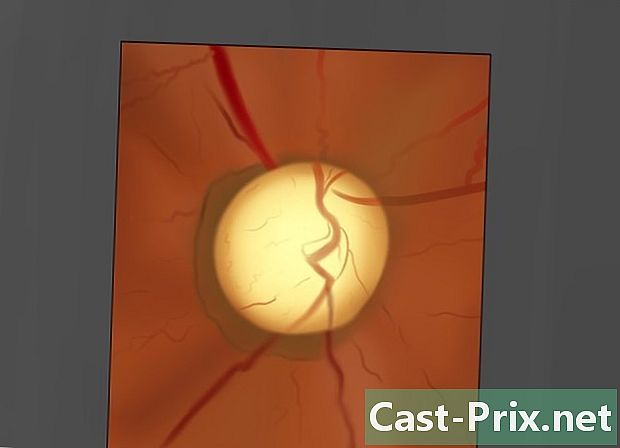
Olhe para o disco do nervo óptico. Faça um movimento oscilante inclinar o oftalmoscópio da esquerda para a direita, para cima e para baixo. Examine o disco do nervo óptico para determinar a cor, a forma, os contornos, a nitidez das bordas, a proporção do diâmetro da escavação óptica e a condição dos vasos sanguíneos.- Se você tiver problemas para encontrar o disco do nervo óptico, poderá localizar e rastrear um vaso sanguíneo. Isso o levará a esse registro.
- Observe o edema ou inchaço do disco óptico.
-
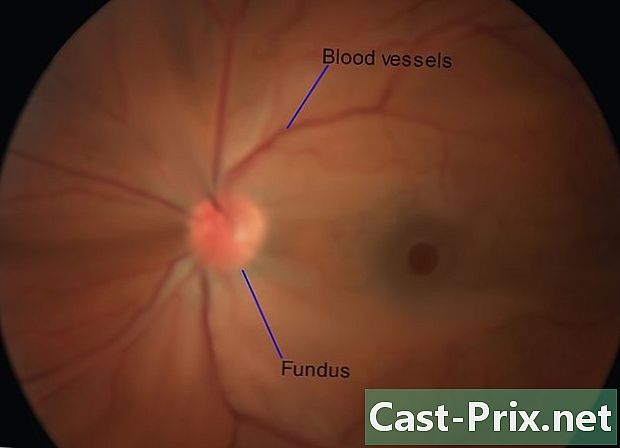
Examine os vasos sanguíneos e o fundo. Isso permitirá que você identifique possíveis patologias. Gire o dispositivo para examinar os quatro quadrantes do olho: superotemporal (para cima e para fora), superonasal (para cima e para dentro), infero-temporal (para baixo e fora) e infero-nasal (abaixo e dentro). Prossiga lentamente e examine cuidadosamente os sintomas da doença. Não existe uma lista completa e você deve usar seu conhecimento clínico e julgamento durante o exame. No entanto, você deve se certificar de:- na cruz arteriovenosa;
- exsudatos ou hemorragias;
- exsudados brancos da retina;
- Manchas de Roth;
- oclusões venosas da retina;
- embolias.
-
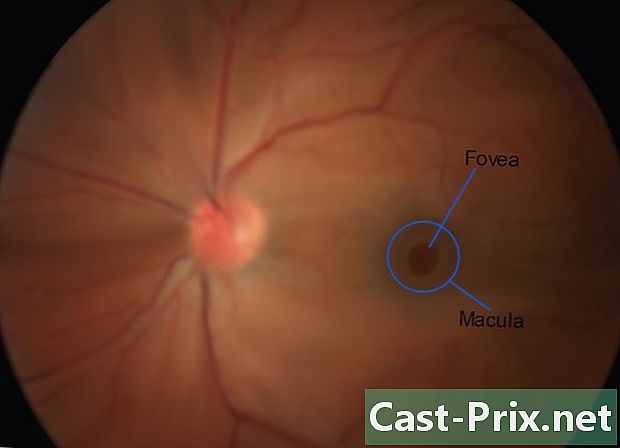
Examine a mácula e a fóvea por último. Peça ao seu paciente para olhar diretamente para a luz. Isso pode ser desconfortável, e é por isso que esta etapa é reservada para o final do exame. Como a mácula é responsável pela visão central focada, os testes de acuidade visual geralmente indicam uma mácula saudável ou disfuncional. É na forma de um disco mais escuro localizado quase no meio da retina, com a fóvea constituindo um ponto luminoso no centro da retina. -

Examine o outro olho. Repita o procedimento com o outro olho e lembre-se de mudar a mão e o olho que você usa para o exame. Embora algumas doenças causem alterações nos olhos, outros problemas podem ocorrer apenas com um olho. É essencial examinar cuidadosamente os dois olhos. -

Informe seu paciente. Explique qualquer anomalia que chamou sua atenção e o que isso pode significar e, em seguida, descreva as ações adicionais que devem ser tomadas. Se você usou colírios midriáticos, informe-os de que a fotossensibilidade resultante e a visão embaçada podem persistir por várias horas. Lembre-o de deixar alguém levá-lo para casa. Forneça óculos de sol ao paciente se ele não tiver trazido o seu. -

Documente suas descobertas. Registre tudo o que você viu durante o exame, incluindo notas específicas sobre possíveis anomalias. Muitas vezes, é útil incluir imagens como dicas visuais para lembrar o que você viu e compará-las com as análises subsequentes dos pacientes para ver como as coisas mudaram.

